Увеличение груди
Самое притягательное в женском теле — это изгибы. Изящные и подтянутые формы способны завораживать, а быть обладательницей таких форм — наслаждение и гордость. Чтобы чувствовать себя сексуальной нужны прежде всего грациозность и женственность, но, чтобы обладать такими качествами, иногда мало просто их транслировать от тела. WestMed служит верным спутником в реализации Вашего чувства прекрасного.
Операция по увеличению груди — самая популярная операция в области пластической хирургии, что обусловливает идеально отточенные техники и профессионализм хирургов. Операция имеет успех не только среди обладательниц небольшого размера груди, но и для коррекции возвратных изменений и последствий кормления грудью. В некоторых случаях увеличение груди проводится в комплексе с подтяжкой (мастопексией).
Воронкообразная деформация грудной клетки (ВДГК) — современные методы лечения
На базе отделения общей костной патологии Национального медицинского исследовательского центра детской травматологии и ортопедии имени Г.И. Турнера успешно применяются инновационные методы лечения врожденных и приобретенных деформаций грудной клетки.
Мы лечим все виды искривления грудной клетки у детей, рассматривая как консервативные, так и хирургические методики лечения, в зависимости от типа, формы и характера патологии.
Этиология и патогенез вогнутой грудной клетки. Почему возникает воронкообразная деформация грудной клетки?
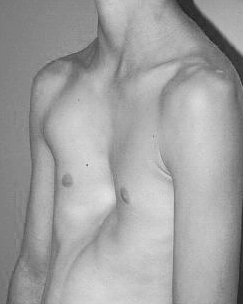
Самой распространенной деформацией грудной клетки является воронкообразная деформация (ВГДК, Pectus Excavatum, чашковидная грудь, грудь сапожника). Она относится к так называемым врожденным порокам развития грудной клетки, которые обнаруживаются у 1 новорожденного на 1000 (по некоторым другим статистическим данным – у 3 человек на 1000). 91% всех пороков развития грудной клетки приходится на воронкообразные деформации той или иной степени тяжести.
ВГДК существует в трех формах:
- симметричная ВГДК
- ассиметричная ВГДК,
- плоская ВГДК.
Более подробные классификации предложены разными авторами и имеют большое значение при выборе метода лечения и прогнозировании результата операции. Наиболее распространённые классификации степени деформации воронкообразной груди представили доктор Парк (Hyung Joo Park, Южная Корея) и доктор Зенг (Zeng Q, Китай).
Наследственно приобретенная патология прогрессирует вследствие ускоренного, опережающего роста реберных хрящей. А это, в свою очередь приводит к неправильному развитию грудной клетки – ее западению в 80% случаев развития заболевания. Иногда при рождении дефект (ямочка) практически не заметен, но начинает стремительно прогрессировать в период активного роста пациента. В связи с этим крайне важна своевременная диагностика ВГДК и наблюдение у педиатора, ортопеда, торакального хирурга.
Непрерывная инфузия с использованием эластомерной помпы
Здесь приведена информация об эластомерной помпе (SMARTeZ ® или Easypump ® ), из которой вы узнаете, что необходимо делать во время непрерывной инфузии с использованием этой помпы. Здесь также поясняется, как отсоединить помпу после завершения инфузии.
Помпа подсоединяется к вашему центральному венозному катетеру (central venous catheter (CVC)). Существует 3 основных типа CVC: туннельный катетер в области грудной клетки, периферически вводимый центральный катетер (peripherally inserted central catheter, PICC) и имплантируемый порт (например Medi-Ports ® ). Если вы не уверены, какой именно CVC установлен у вас, обратитесь к своему медицинскому сотруднику.
Стоимость операции по лечении воронкообразной деформации грудной клетки
Воронкообразная деформация грудной клетки (ВДГК) – это аномалия формирования хрящевого соединения грудины и ребер. Болезнь встречается у одного из тысячи детей. В народе ее называют “грудью сапожника”. Патология несет не только косметический дефект, но и вызывает нарушения работы сердечно-сосудистой или дыхательной систем. Ключевым методом борьбы с ВДГК является операция. Она позволяет восстановить нормальные функции органов грудной клетки и улучшает внешний вид пациента. Где проводят подобные хирургические вмешательства и сколько это стоит – читайте в статье MediGlobus.
![]()
Слушать статью:
ПРИЧИНЫ УВЕЛИЧИТЬ ГРУДЬ
- После родов. Во время беременности железистая ткань груди может увеличиться более чем в два раза, меняется форма. Однако, после прекращения вскармливания, снижается уровень гормона пролактина и грудь женщины сдувается подобно воздушному шарику. Упругость груди после родов теряется за счет ослабления грудных мышц. Кожа становится дряблой, появляются растяжки.
- Возрастные изменения в структуре кожи. В молодом возрасте грудь выглядит максимально привлекательно благодаря коже, которая богата эластином и коллагеном. Эти компоненты являются своеобразным каркасом для молочных желез. С течением времени запасы этих структурных компонентов снижаются и грудь постепенно обвисает, появляются растяжки.
- Резкое похудение. Грудь женщины состоит не только из молочных желез, в ее составе в значительной степени присутствует жировая ткань. К сожалению, при резком похудении жировая масса быстрее всего уходит именно из области груди. В результате она теряет былую форму.
- Обвисание груди. Силу притяжения больше всего ощущают на себе женщины с большой грудью, однако она сказывается на привлекательности груди любой женщины. Решить проблему поможет подтяжка груди или импланты.
- Асимметрия груди. Существуют разные степени асимметрии молочных желез. Различаться может как форма, так и размер грудей.Чаще всего асимметрия возникает в силу генетических отклонений, гормональной перестройки организма, беременности и грудного вскармливания, климакса.
- Небольшой размер. Многих девушек не устраивают свои внешние данные, они хотят более пышный и подтянутый бюст, и это нормально. Большая грудь всегда приковывала к себе восхищенные взгляды мужчин. Если Ваша грудь уже давно сформирована, но ее размер оставляет желать лучшего, клиника WestMed поможет добиться желаемого размера подходящими способами.











Определение болезни. Причины заболевания
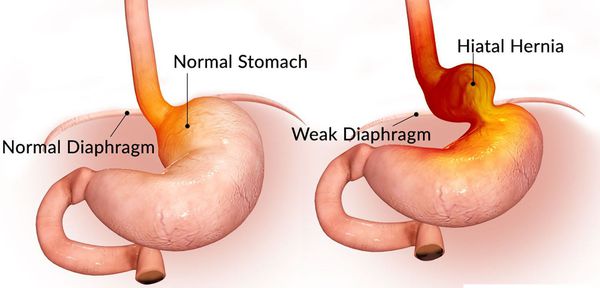
Наверняка, услышав слово «грыжа», многие представляют подкожное выпячивание на животе: пупочная, паховая, послеоперационная грыжи, а также грыжа белой линии живота. Но практически никто никогда не слышал о таком довольно распространённом заболевании, как грыжа пищеводного отверстия диафрагмы.
Краткое содержание статьи — в видео:
Впервые ГПОД была описана французским хирургом P. Ambroise в 1579 году и итальянским анатомом G. Morgagni в 1769 году, но, к сожалению, это заболевание до сих пор не так часто выявляется на ранних этапах, оставаясь не распознанным и не диагностированным, и поэтому не подвергается целенаправленному лечению.
В настоящее время в странах Европы и США число пациентов с тяжёлыми формами ГПОД увеличилось в 2-3 раза. В связи с этим у гастроэнтерологов появилось такое выражение: XX век — это век язвенной болезни, а XXI век — это век рефлюкс-эзофагита и ГПОД.
В России частота выявления ГПОД колеблется от 3% до 33%, а в пожилом возрасте — до 50% среди патологий желудочно-кишечного тракта (ЖКТ).
ГПОД составляют 98% всех грыж диафрагмы. В структуре заболеваний ЖКТ эти грыжи занимают третье место после желчнокаменной болезни, язвенной болезни желудка и 12-перстной кишки. [1] [15]
Грыжа пищеводного отверстия диафрагмы (ГПОД) — заболевание, при котором происходит смещение нижней части пищевода или желудка относительно диафрагмы из брюшной полости в грудную.
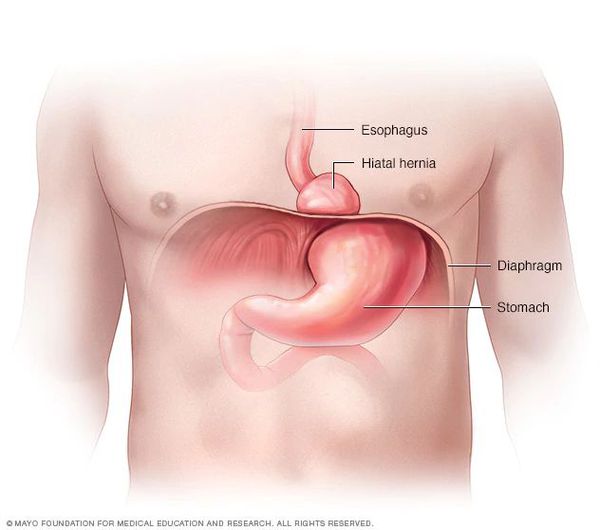
Очень редко через пищеводное отверстие могут выходить петли кишечника.
Среди причин возникновения ГПОД можно выделить несколько факторов:
-
Механический фактор — расширение пищеводного отверстия некомпрессионного характера по причине раздвижения внутренних ножек диафрагмы. В результате этого отверстие увеличивается, и кардиальный отдел желудка постепенно подтягивается в средостение. Раздвижение ножек диафрагмы провоцирует интенсивная нагрузка на мышцы и повышение внутрибрюшного давления.⠀⠀⠀⠀⠀
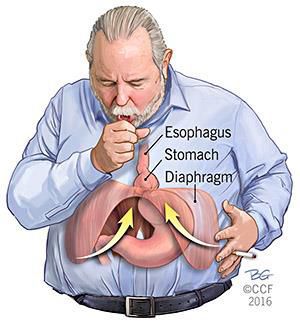
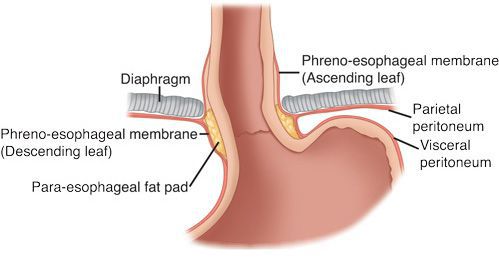
Кроме того, на образование ГПОД влияет нарушение пищеводно-фундального угла (угла Гиса) и клапана Губарева (складки слизистой в месте перехода пищевода в желудок). Однако эти факторы не являются ведущими причинами образования грыжи, так как они возникают вследствие деструктивных процессов, указанных выше.
Что такое воронкообразная грудная клетка?
Воронкообразная грудная клетка (pectus excavatum, впалая грудь, вогнутая грудь, «грудь сапожника», ВДГК) – это врожденная патология развития, характеризующееся западением переднего отдела груди и ребер с различными вариациями по форме и глубине.
Данная аномалия, являясь ощутимым косметическим дефектом, часто вызывает нарушение работы внутренних органов, нарушение функций легких и сердца, может стать причиной нарушения осанки.
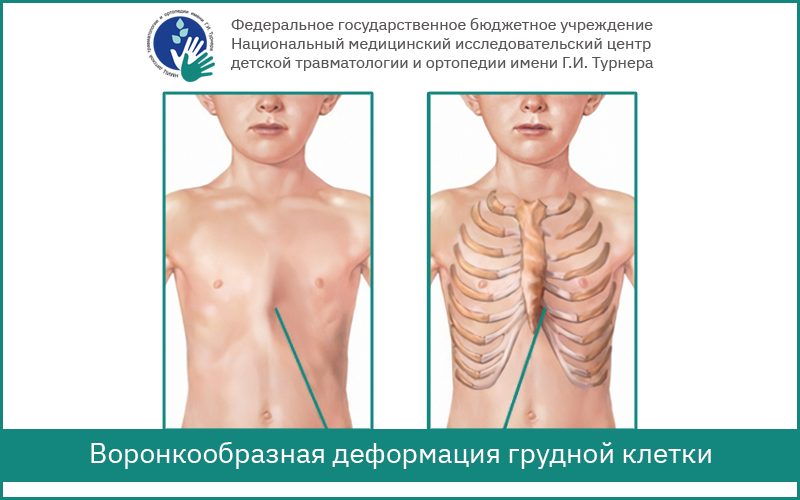
Аномалии грудной клетки, искривления грудной клетки бывают симметричными и асимметричными (центральное расположение вершины деформации или смещённое в правую-левую сторону). При врождённой патологии у детей развивается воронкообразная и килевидная грудная клетка. Редкой врождённой деформацией является, например, расщелина грудины (около 2% случаев), более частой является деформация грудинно-реберного комплекса тип Куррарино-Сильвермана – это очень специфичный «волнообразный» тип деформации с вершиной на тело грудины.
Информация об эластомерной помпе
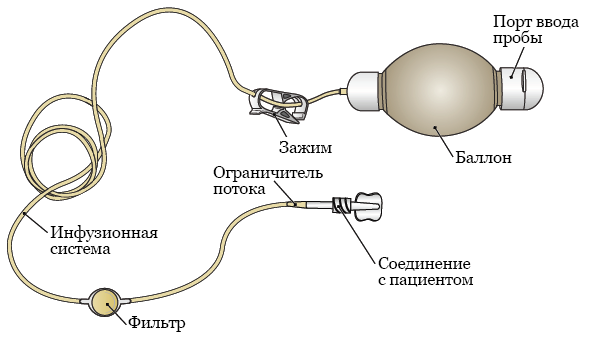
Рисунок 1. Компоненты эластомерной помпы
Помпа — это небольшое легкое устройство, с помощью которого обеспечивается равномерное введение в кровоток лекарства для химиотерапии. Такое введение называется непрерывной инфузией лекарства для химиотерапии. Помпа состоит из 4 основных компонентов (см. рисунок 1).
- В баллоне находится лекарство для химиотерапии. У баллона есть два слоя: внутренняя мембрана, которая вмещает лекарство для химиотерапии, и внешняя мембрана, которая защищает внутреннюю.
- Через порт ввода в баллон вливается лекарство. Этот порт закрывается защитным колпачком.
- По инфузионной системе лекарство для химиотерапии поступает из баллона в трубку CVC.
- Зажим используется для начала или прекращения подачи лекарства для химиотерапии.
- Фильтр фильтрует лекарство для химиотерапии перед тем, как оно вливается в ваш организм.
- Ограничитель потока помогает контролировать скорость вливания лекарства.
- Соединение с пациентом — это место соединения инфузионной системы с трубкой CVC. Соединение с пациентом закрыто колпачком, когда оно не подсоединено к трубке CVC. Когда помпа присоединяется к трубке CVC, колпачок снимается.
Во время процедуры непрерывной инфузии лекарство для химиотерапии поступает из баллона через инфузионную систему и трубку CVC в кровоток. По мере опорожнения баллон сдувается (уменьшается), и на нем образуются складки.
Диагностика и лечебно-диагностические тактики вогнутой груди. Лечение воронкообразной грудной клетки
Диагностика воронкообразной деформации грудной клетки осуществляется на основании визуального осмотра, рентгенологического исследования, а также компьютерной томографии грудой клетки с 3D-реконструкцией ребер. Оценивается состояние хрящей, ребер, соединительной ткани (для исключения наличия у пациента синдрома Марфана и других нарушений). Помимо этого диагностика помогает определить степень деформации, центр депрессии, степень смещения сердца. Все эти данные помогаю точнее наметить тактику лечения.
Вопреки распространенному мнению, воронкообразная деформация не может быть полностью исправлена никакими другими методами, кроме хирургического. Плавание, ношение специальных ортезов, лечебная физкультура, массаж, разрабатывание легких и другие упражнения, безусловно, улучшают ситуацию, но к сожалению, не дают ощутимых результатов. Хирургическая же коррекция на сегодняшний день является безопасным и эффективным методом исправления воронкообразной деформации грудной клетки.
Операции по коррекции ВГДК проводятся с 1911 года, в России – с 1949 г (у взрослых пациентов) и с 1961 г. (у детей).
На сегодняшний день очень хорошо зарекомендовал себяметод Насса – операция по Нассу, относящийся к миниинвазивным методам коррекции деформаций грудной клетки. Он применяется уже более 10-ти лет и на данный момент актуальной альтернативы методу по его эффективности и безопасности не существует.
Метод состоит во введении пациенту металлической пластины (иногда двух), помогающей выправить грудную клетку. Через 3-4 года пластину извлекают, разрезы при этом проводятся в тех же местах, что и при установке пластины. После извлечения пластины (пластин) пациент считается абсолютно здоровым, а грудная клетка исправленной. Но это не значит, что все 3-4 года пациент живет в щадящем режиме – уже через 6 месяцев после проведения операции можно вернуться к привычному образу жизни и даже занятиям спортом.
Высока также и удовлетворенность пациентов результатами операции (до 98%), всего у 2% наблюдается остаточная деформация, это связано с отклонениями от технологии проведения загрудинного канала в ходе операции. В качестве основных преимуществ метода необходимо отметить также его малотравматичность, небольшой реалибитационный период в сравнении с другими устаревшими операциями коррекции ВДГК и отсутствие заметных послеоперационных рубцов, т.к. произведение небольших разрезов по бокам позволяет полностью исправить деформацию.
Кроме того, метод Насса допускает проведение повторных операций в случае, если первая операция не позволила достичь желаемого эффекта, а также в случае исправления рецидивов, или исправления дефектов, вызванных проведенной в раннем возрасте коррекций грудной клетки другими методами.
Что такое ВГДК или “грудь сапожника”?
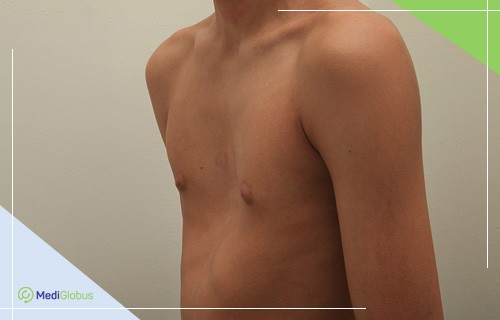
Воронкообразная деформация груди – наиболее распространенная патология грудной клетки в детском и подростковом возрасте. Она представляет собою западение грудины. Мальчики страдают от недуга в три раза чаще, чем девочки.
ВДГК относится к врожденным болезням. Причины ее развития неизвестны. Считается, что формирование дефекта вызвано со стремительным ростом хряща ребра. Он давит на грудину и вытесняет ее внутрь.
У 90% детей с ВДГК в младенчестве и раннем детском возрасте нет никаких болей и дискомфорта, связанных с данной патологией. С 12-летнего возраста у детей жесткость грудной клетки увеличивается, что усугубляет заболевание. В это время появляются симптомы недуга.
Каждый из признаков недуга существенно снижает качество жизни человека. Чаще всего у подростков развивается такая симптоматика:
затруднение дыхания при легкой физической нагрузке;
нарушение работы сердца;
боль за грудиной и в спине при изменении положения тела;
искривление осанки.
Чтобы узнать больше о болезни и методах ее лечения, оставляйте заявку на нашем сайте. Координаторы Медиглобус ответят в кратчайшие сроки и помогут с решением Вашим медицинских вопросов.
Что делать при воронкообразной деформации грудной клетки?
Чтобы понять, как исправить воронкообразную деформацию грудной клетки, необходимо провести комплексное обследование. Результаты диагностики позволят точно определить тяжесть болезни и создать план лечения. При 1 степени воронкообразной деформации грудной клетки эффективны консервативные методы терапии: ЛФК и вакуумный колокол.
Воронкообразная деформация грудной клетки 2 и 3 степени устраняется при помощи операции. Основным показанием к ее проведению является нарастающее нарушение функций органов грудной клетки. Также вмешательство выполняют по эстетическим причинам. В данном случае прибегают к реконструктивной пластической хирургии.
Операция при ВДГК по медицинским показаниям относится к педиатрической хирургии. Она требует от докторов профессионализма и многолетнего опыта. Проще всего исправить данный дефект удается до 2-го скачка роста – примерно до двенадцатилетнего возраста.

импланты для увеличения груди
Чтобы увеличить грудь более, чем на один размер, рекомендуется использовать импланты. Силикон обладает высокой устойчивостью. Даже в случае нарушения внешней капсулы желеобразное содержимое не растекается и продолжает держать форму.
Разновидностей имплантов достаточно много, все зависит от предпочтений и особенностей пациента. Это могут быть округлые провокационные формы, эргономичные импланты, подстраивающиеся под положение тела и занимающие правильную форму, или анатомические импланты, образующие чувственную грудь абсолютно натуральной формы.

- Продукция Mentor, всемирно известного производителя силиконовых имплантов и других медицинских товаров, представлена более чем в 100 странах.
- Все имплантаты Mentor предоставляются с пожизненной гарантией.
- Текстурированная поверхность с применением технологии Siltex®, обеспечивает хорошее приживление имплантата с окружающими тканями.
- Широкая линейка имплантов — круглые и анатомические, с различной проекцией выступающей части (со средним, средним плюс, высоким и супервысоким профилями ).
- Уникальная разработка компании Mentor (когезивный Memory Gel) «умеет» мгновенно возвращать импланты в исходное положение после сжатия.

- Установка через минимально возможный разрез, благодаря сверхпрочной оболочке TrueMonobloc®.
- Ультрамягкий, стабильный заполняющий гель ProgressiveGel™ и ProgressiveGel Ultima™ для сохранения оптимальной формы.
- Натуральное поведение имплантов после установки, благодаря технологии TrueTissue Dynamics™.
- Текстура SilkSurface позволяет импланту приспосабливаться к движению, снижает трение.
- Технология безопасности Q Inside Safety Technology™ дает возможность отслеживать уникальную паспортную информацию, хранящуюся в чипе внутри импланта.
ПОЧЕМУ ИМЕННО ЭТИ ИМПЛАНТЫ?
- Представленные импланты не вызывают реакцию отторжения в организме за счет гипоаллергенных материалов. Иммунное отторжение имплантата практически невозможно.
- Оболочка данных силиконовых имплантов состоит из нескольких слоев, что предотвращает разрыв капсулы даже при сильном воздействии. Верхний слой обладает большой растяжимостью, что так же снижает риск повреждения целостности.
- Множества разновидностей. В зависимости от положения тела пациентки меняется форма ее груди, пожелания по форме могут учитывать также тактильные ощущения от груди и ее плотность. При использовании анатомических имплантов самой выступающей частью груди в положении стоя является нижний полюс, а в положении лежа — центральный. Увеличение груди операционным путем может остаться Вашим секретом с хирургом.
- Качественный наполнитель. Импланты заполнены высококгезивным силиконовым гелем, который даже при надрыве капсулы продолжает удерживать форму.
Какую форму выбрать?
В данном вопросе стоит опираться на рекомендации пластического хирурга, которые Вы получите на консультации. Хирург поможет определиться с природными особенностями груди и телосложения пациентки. Для обладательниц круглой груди от природы идеально подойдут округлые импланты. Однако подавляющее большинство женщин имеют конусовидную форму груди, поэтому для данной группы пациенток оптимальным решением станет каплевидная форма.
Какой размер импланта выбрать?
Самый популярный запрос — грудь третьего размера. В этом вопросе главное не переборщить. Для тех женщин, которые обладают миниатюрным телосложением предпочтителен выбор имплантов меньшего размера, что позволит добиться максимально естественного результата. И все же окончательное решение в выборе размера остается за пациенткой.
Диагностика
Для врача важно получить информацию по форме деформации и данные о функции сердца и легких пациента (экг, эхо-кг, спирография).
Мы используем современные методы диагностики для предоперационного обследования с оценкой функции лёгких и сердца , реконструкцией исходной формы грудной клетки по мультиспиральной компьютерной томографии, которая также позволяет исключить сопутствующие патологии органов грудной клетки, что снижает риск интраоперационных осложнений.
Конечно, проводится и общее предоперационное обследование систем и органов для планового хирургического лечения.
У каждого пациента проводится фото и видеофиксация исходной деформации, что также облегчает предоперационное планирование и последующее наблюдение с оценкой достигнутой коррекции.
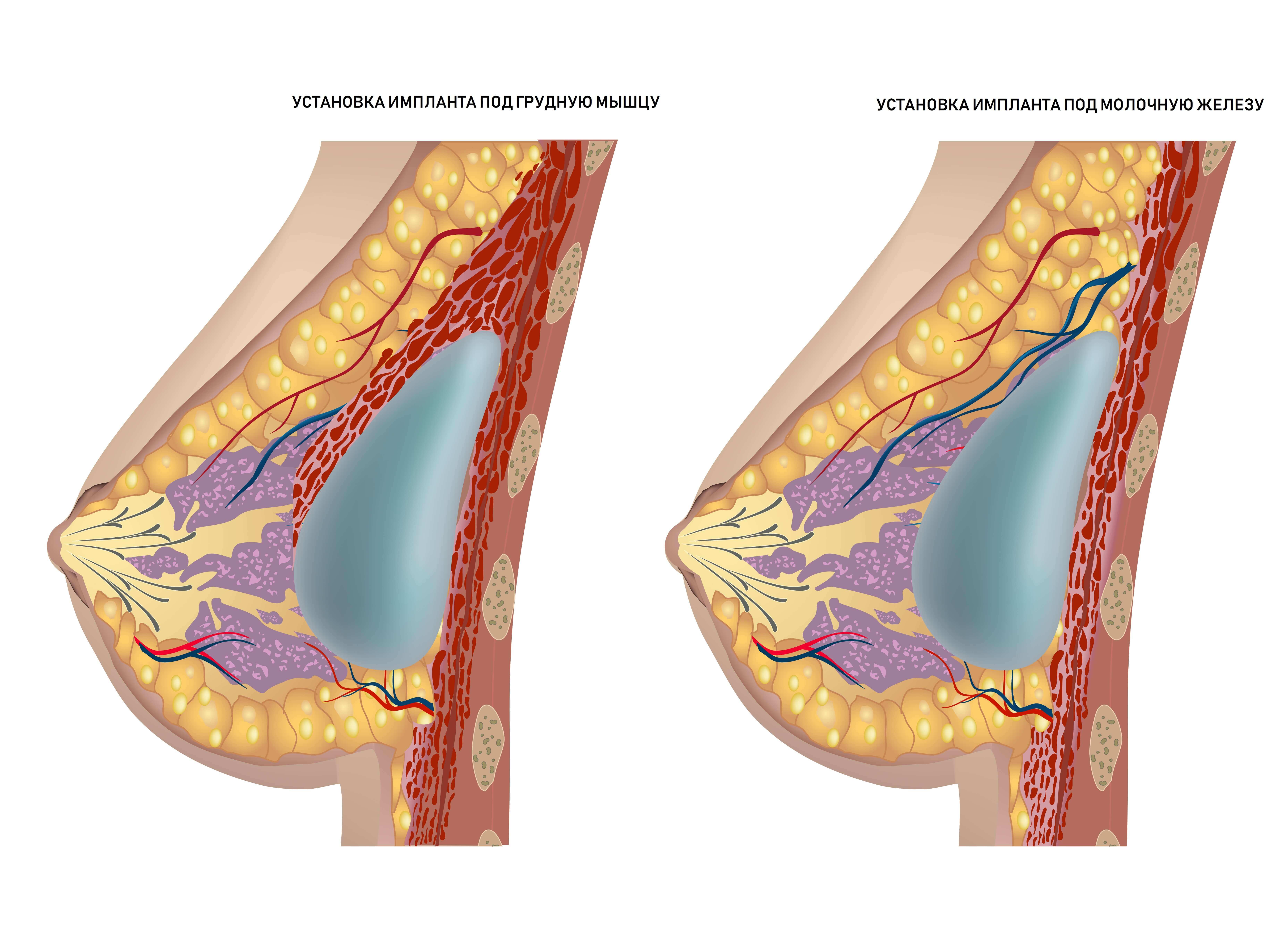
Выбор доступа
- Периареолярный доступ (в области соска) привлекателен тем, что в вопросе косметического дефекта он проявляет себя лучшим образом. После такого доступа остается маленький шов по окружности соска, который с течением времени практически полностью исчезает. Недостатком метода являются возможные осложнения. Во-первых, это потеря чувствительности, которая восстанавливается очень медленно или полностью утрачивается. Во-вторых, возможны трудности с его приживлением. С хирургами WestMed, совершившими более 7 000 операций, возникновение таких осложнений практически невозможно.
- Аксилярный (разрез в подмышечной области). Сегодня это самый популярный доступ по установке импланта, который получил распространение и признание во всем мире. Подмышечная область часто скрыта от глаз посторонних и рассмотреть шов там достаточно трудно. С течением времени при регулярном бритье или депиляции этой зоны, рубец становится практически незаметным. Стоит отметить, что операция через область подмышки довольно трудная, выполнять ее должен опытный хирург.
- Субмаммарный (разрез в подгрудной складке). Достоинством метода является техническая простота операции.

Этапы лечения
1. Первой терапевтической стадией является купирование болевого симптома, и для этого необходимо соблюдать определенные правила, в том числе постельный режим. Поверхность, на которой лежит пациент, должна быть достаточно твердой, мягкие матрасы исключены. В качестве анестетика назначают нестероидные противовоспалительные препараты НПВП (мовалис, кетотефен, целебрекс и т.д.) и обезболивающие препараты (включая опиаты) при интенсивной боли. Применение препаратов может быть как парентеральным, так и в виде приема таблеток или использования суппозиторий.
2. Фиксация тела обеспечивается специальным корсетом или перевязкой с эластичными материалами. Иммобилизация не должна быть длительной, чтобы исключить гипотрофию мышц .
3. В область локализации боли можно прикладывать сухие теплые компрессы, но прогревание должно назначаться только врачом, чтобы избежать развития сопутствующих гнойных патологий;
4. Витаминотерапия, витамины группы B. Прекрасным результатом обладает такой препарат как мильгамма, сочетание трех мощных витаминов: тиамин (B1) – нейротропное, энергоснабжающее, метаболизирующее вещество, пиридоксин (B6) – участвует транспорт аминокислот и в регуляции белкового обмена, цианокобаламин (B12) – антианемический агент, регулятор углеводно-жирового обмена. Также в состав препарата входит анестетик местного действия – лидокаин.
5. Уменьшение мышечного спазма обеспечивается с помощью лекарств – миорелаксантов (сирдалуд, молдон, мидокалм).
6. Если болевой синдром интенсивный и необходимо быстро купировать болевой синдром, то возможно использование блокады с использованием местных анестетиков (лидокаина или новокаина) .
7. Если межреберная невралгия имеет хроническое течение, в дополнение к НПВП – нестероидным противовоспалительным препаратам, могут быть назначены препараты глюкокортикостероиды. Можно подключить вспомогательные вещества, содержащие глюкозамин, но такие препараты не имеют прямого терапевтического эффекта, скорее они необходимы для реабилитационного периода. Более выраженный эффект достигается локальными применениями местного анестетика с водным раствором димексида.
8. После острого периода лечение межреберной невралгии включает использование физиопроцедур .
9. В домашних условиях необходимо регулярно проводить упражнения из комплекса лечебной физкультуры (рекомендованных врачом ЛФК), проводить массаж и теплые ванны с морской солью, отваром коры ивы, содержащей ацетилсалициловую кислоту.
Классификация и стадии развития грыжи пищеводного отверстия диафрагмы
Классификация ГПОД строиться на анатомических особенностях:
- Скользящая грыжа (аксиальная или осевая) — беспрепятственное смещение абдоминальной части пищевода, кардии и фундальной части желудка в грудную полость через расширенное пищеводное диафрагмальное отверстие и возвращение в брюшную полость (происходит в случае перемены положения тела);
- Невправимая грыжа — грыжа, «застрявшая» в грыжевых воротах и не способная продвинуться ни вперёд, ни назад.
- Параэзофагеальная грыжа — пищевод и кардия остаются на своих местах под диафрагмой, но часть желудка попадает в грудную полость и располагается близко к грудному отделу пищевода.
- Смешанный вариант ГПОД — сочетание скользящей и параэзофагеальной грыж.
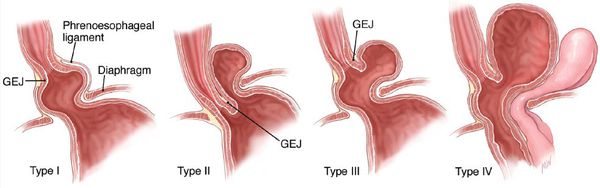
По объёму проникновения желудка в грудную полость различают четыре степени тяжести ГПОД:
- ГПОД I степени (пищеводная) — проникновение в грудную полость абдоминального отдела пищевода, кардии и их расположение на уровне диафрагмы, при этом желудок прилегает к диафрагме;
- ГПОД II степени (кардиальная) — проникновение в грудную полость абдоминального отдела пищевода, при этом часть желудка находится непосредственно в области пищеводного отдела диафрагмы;
- ГПОД III степени (кардиофундальная) — расположение абдоминального отдела пищевода, кардии и части желудка непосредственно над диафрагмой; [7][12][13][17]
- ГПОД IV степени (гигантская) — расположение всех отделов желудка над диафрагмой.
НАМ МОЖНО ДОВЕРЯТЬ
- В WestMed оперируют
ведущие хирурги России - Авторские
малоинвазивные методики - 7000 благодарных обладательниц новой груди
- Курс физиопроцедур
для ускорения восстановления - Бесплатные медикаменты
после выписки - Анализы
перед операцией  Современный подход
Современный подход - Обеспечим комфорт
Методы лечения:
- Медикаменты. Из медикаментозных препаратов используются в/м инъекции противовоспалительных препаратов, мазей, гелей и витамины группы В и миорелаксанты. Для снижения боли при лечении межреберной невралгии используются ибупрофен, кетопрофен, диклофенак, мовалис ибупрофен и др. В период купирования острого болевого синдрома при межреберной невралгии любая физическая активность исключается. Антидепрессанты: считаются полезными для уменьшения хронической боли.
- Эпидуральные инъекции: проводятся в области нервного корешка для того, чтобы уменьшить болевые проявления.
- Селективная радиочастотная (криогенная) абляция: рекомендуется пациентам, у которых часто повторяются эпизоды межреберной невралгии и включают в себя разрушение определенной части нерва, вызывающего симптоматику.
- Межреберная блокада нерва: использование местного анестетика или кортикостероида в область локализации нерва, ответственного за боль. Иглоукалывание (введение специальных игл в биологически активные точки) уменьшает избыточную болевую импульсацию в нервах, и этот метод часто и успешно используется в лечении межреберной невралгии;
Лечение межреберной невралгии, как правило, это длительный процесс, который, ни в коем случае, не может быть остановлен при первых признаках снижения симптоматики. Более того, правильнее проводить хорошую профилактику межреберной невралгии, так как развитие повторных эпизодов межреберных болей может привести к развитию хронического процесса.
Цена детской хирургии при воронкообразной деформации грудной клетки в Испании
Ориентировочная стоимость операции по устранению этой патологии в Испании составляет €18,000. Выполнить подобное вмешательство иностранные пациенты могут в Университетском госпитале Наварры или клинике Текнон.
Униклиника Наварры
Читать о клинике →

Текнон
Читать о клинике →

ПОДГОТОВКА К ОПЕРАЦИИ
На первой консультации хирург прогнозирует результат предстоящей операции с помощью компьютерного моделирования, дает оценку объема вмешательства. Вы сможете внести свои коррективы в желаемый образ. Исходя из предпочтений пациентки и объективных особенностей состояния груди осуществляется подбор подходящих имплантов.
Во время первого визита хирург наметит план необходимых обследований перед операцией.
- Общий анализ крови. Он позволит оценить общее состояние организма, выявить скрытые воспалительные процессы, отсутствие или наличие анемии, аллергических процессов.
- Общий анализ мочи укажет на общее состояние почек и мочевыделительной системы.
- Биохимический анализ крови с определением уровня АЛАТ, АСАТ, щелочной фосфатазы, билирубина, общего белка, холестерина, креатинина, мочевины и глюкозы. Эти показатели отражают состояние внутренних органов.
- Исследование на вирус иммунодефицита человека (ВИЧ), вирус гепатита В и С.
- Исследование на сифилис.
- Проведение коагулограммы.
- УЗИ молочных желез. Направлено на выявление опухолей и кист в молочных железах, которые могут быть удалены одновременно с эндопротезированием. Кроме того, на УЗИ можно выявить злокачественные новообразования, которые являются абсолютным противопоказанием для пластической операции по увеличению груди.
ПОКАЗАНИЯ И ПРОТИВОПОКАЗАНИЯ
- Недостаточный объем грудных желез;
- Асимметрия грудных желез;
- Обвисание или потеря формы груди после беременности или периода вскармливания.
Прогноз. Профилактика
Прогноз заболевания простой: чем раньше оно обнаружено, установлен диагноз и проведено лечение, тем его проще лечить, и, соответственно, улучшаются результаты терапии. Чем выше стадия заболевания и больше осложнений, тем хуже отдалённые результаты: меньше выживаемость.
Пациенты с диагностированной ГПОД подлежат диспансерному (динамическому) наблюдению у врача-гастроэнтеролога. Людям с таким диагнозом врачи рекомендуют:
Противопоказания
- Патология свертывающей системы крови (травматизация множества мелких сосудов может привести к тяжелой постгеморрагической анемии);
- Гемофилия любого типа;
- Тромбоцитопении;
- Тромбоцитопатии;
- Болезнь Виллебранда;
- Инфекционные заболевания в острой или хронической фазе (до полного выздоровления);
- Онкологические заболевания молочной железы.
Реабилитация и безопасность
Преображение произойдет мгновенно, однако после операции может показаться, что грудь асимметрична или расположена немного выше естественного положения, это связано с временным отеком тканей. Спустя 2 месяца имплант начинает покрываться фиброзной капсулой и опускаться ниже. Результат можно оценивать не ранее чем через 8–12 месяцев.
Восстановительный период делится на ранний (до 1 месяца) и поздний (до формирования окончательного результата). В ранний восстановительный период могут развиться некоторые послеоперационные осложнения. В результате повреждения множества мелких сосудов возможно развитие кровотечения. Как правило, оно выявляется достаточно быстро. Если Вы заметили, что повязки в зоне операции пропитались кровью, проверьте пульс и давление. При наличии кровотечения кожа бледная, пульс учащен, артериальное давление низкое. Для профилактики этого осложнения хирурги используют скальпель с электрокоагуляцией. При рассечении тканей он одновременно коагулирует сосуды, тем самым риск кровотечения снижается до минимума.
В реабилитационный период отмечаются боли. При необходимости пациенту разрешено применять нестероидные противовоспалительные препараты, которые обеспечивают адекватный анальгезирующий эффект. Также хирург назначит прием антибактериальных препаратов и антибиотиков для профилактики нагноений и снижения риска присоединения вторичной патогенной микрофлоры.
Основные правила послеоперационного периода
- Обязательное соблюдение режима носки компрессионного белья. Компрессионное белье необходимо для того, чтобы снять нагрузку с не прижившихся швов. Также оно обеспечивает нормальный кровеносный и лимфатический ток в области груди.
- Запрет на интенсивные физические нагрузки. В ближайшие 3–4 месяца спорт и активная деятельность препятствуют нормальному приживлению импланта.
- Не стоит поднимать руки. Пациентке запрещено поднимать руки выше уровня груди в течение 3–5 недель, в противном случае возможно нарушение целостности швов.
- Спать рекомендуется только на спине. Это поможет снизить нагрузку на швы.
- Запрещено посещать бассейны, сауны и бани в первые 3 месяца
При соблюдении всех вышеперечисленных правил и постоянном наблюдении у своего врача-хирурга, риск возникновения осложнений маловероятен.

Альтернатива – Увеличение груди собственным жиром
Липофилинг можно назвать самой трендовой процедурой на сегодняшний день. Америка подарила миру возможность полюбить пышные формы в женщинах, но эти формы должны преобладать лишь в самых женственных частях тела – груди и ягодицах. Конечно, все в конечном итоге должно смотреться гармонично, к какому результату и стремится липофилинг, позволяя пересаживать жир из одних зон в другие.
Преимущества увеличения груди при помощи собственного жира:
ли со статьей или есть что добавить?